Por: Luiza Caires
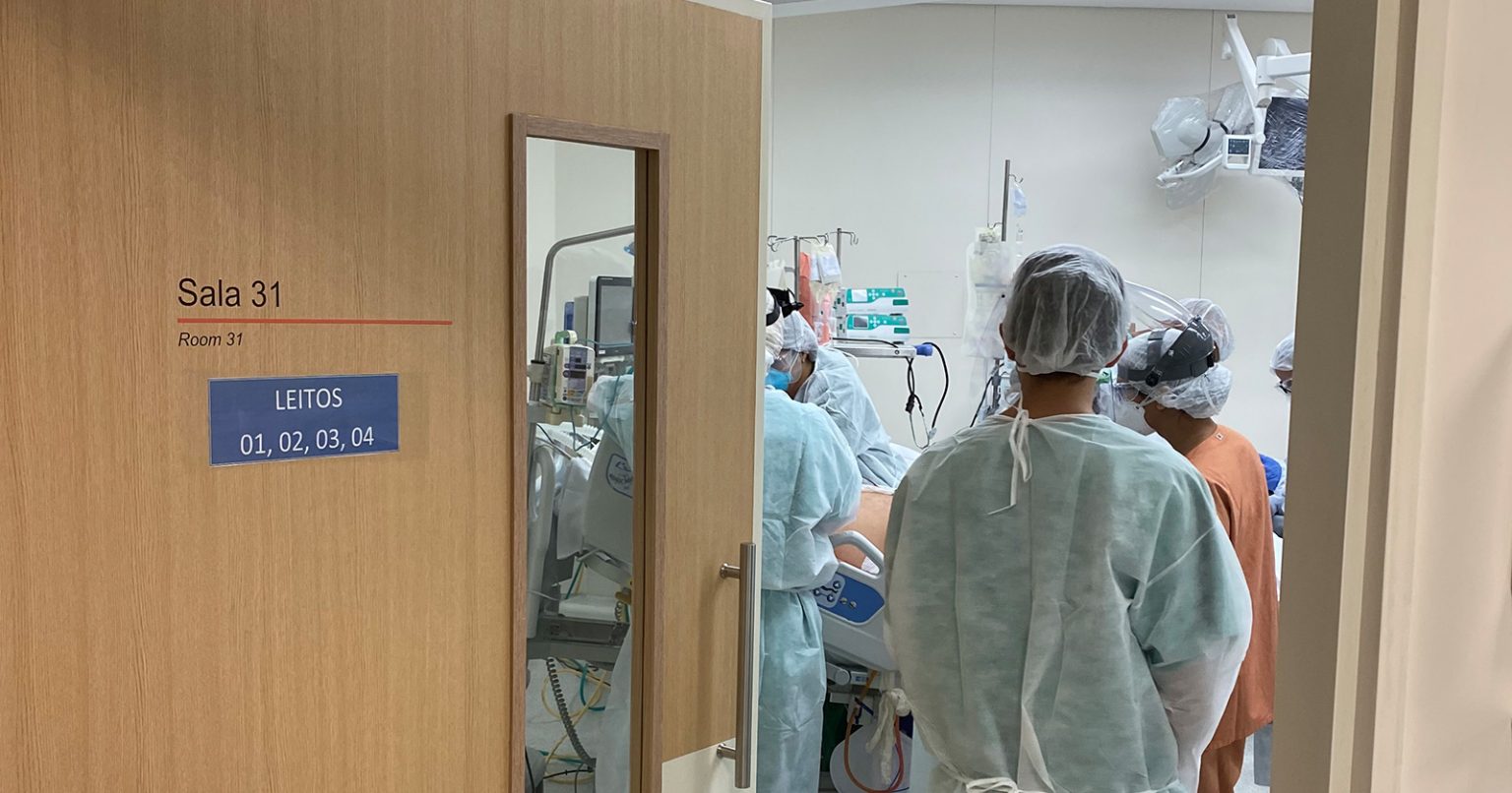
Na última semana, o Hospital das Clínicas (HC) da Faculdade de Medicina da USP (FMUSP) ultrapassou a marca de 1.800 recuperados, uma das maiores do País, entre os pacientes internados com covid-19. Para aumentar o número de leitos e estender esse atendimento de excelência a mais pessoas, uma das medidas foi a adaptação das salas cirúrgicas e unidades de recuperação pós-anestésica para funcionarem como UTI. Além disso, o hospital treinou seus anestesistas – que já têm experiência em entubação e cuidados críticos – para atuarem como intensivistas no tratamento de pacientes com o novo coronavírus.
Mas como garantir que o alto nível de atendimento seja mantido na UTI adaptada? Se resgatarmos a história da anestesia, veremos que as UTIs surgiram da anestesia, e não o contrário – elas nasceram dentro das unidades de recuperação pós-anestésica na década de 1950. “Os primeiros ventiladores de UTI foram, na verdade, os aparelhos que usamos durante a anestesia; e os primeiros intensivistas eram, de fato, os médicos anestesistas”, diz Maria José Carmona ao Jornal da USP. O tema também não é inédito na atualidade: já era comum haver escassez de leitos de UTI em muitos hospitais antes da pandemia, e os pacientes precisavam ficar aguardando uma vaga no centro cirúrgico – com o anestesia atuando como intensivista, muitas vezes durante dias. “Mas essa é uma experiência feita na pandemia que está dando certo e queremos compartilhar porque pode ser útil para outros hospitais”, diz, ressaltando ainda o trabalho do Comitê de Crise do Instituto Central.
Rafael Priante Kayano, supervisor do Serviço de Trauma e Emergências da Divisão de Anestesia do Instituto Central do HC conta que antes não acreditava que se chegaria a ponto de o centro cirúrgico ter que virar um centro de terapia intensiva, nem que seria preciso usar ventiladores de anestesia para ventilar os pacientes com a doença. “Talvez um excesso de otimismo meu, mas essa foi a realidade imposta”, diz Kayano. Entre os desafios enfrentados na conversão, enumera, estavam desde a adaptação da própria estrutura física (instalações elétricas, hidráulicas, de gases medicinais e ventilação, engenharia clínica, redes de TI); o trabalho com outros materiais e equipamentos (ventiladores e aparelhos de anestesia são diferentes, assim como as bombas de infusão de medicações); até os recursos humanos, incluindo ajuste das escalas de trabalho; e as condutas em rotinas em si, que na UTI têm uma abordagem mais multiprofissional, em comparação à especificidade da anestesiologia.
Luiz Malbouisson, docente da FMUSP e coordenador da UTI do Serviço de Anestesiologia, acrescenta que a letalidade da doença é alta e os pacientes com covid-19 que precisam de suporte ventilatório normalmente já são muito difíceis de gerenciar no ambiente de UTI. E lembra a importância de profissionais, não só de estrutura. “Observamos que em todo o País está havendo um esforço em aumentar a disponibilidade de UTI para tentar diminuir a mortalidade por covid-19. Isso é algo positivo e factível, vamos atrás de respiradores, do que for necessário. Mas o problema fundamental é o recurso humano: a demanda por médicos intensivistas é muito maior que a oferta disponível.” E os anestesistas podem fazer parte da solução. “Anestesiologistas são um grupo com um perfil muito próximo aos intensivistas”, diz Malbouisson, listando alguns pontos fortes do primeiros: “Eles têm treinamento, sabem entubar muito bem, assim como passar cateteres. Durante a formação, a depender da instituição, fazem um estágio em UTI que representa até 30% do tempo total de residência.” Além disso, argumenta, “os anestesistas já têm práticas rotineiras que exigem conhecimentos avançados de farmacologia e fisiologia, dominam boa parte do conhecimento sobre ventilação mecânica, são habituados ao tratamento de hemodinâmica (relativo à circulação sanguínea) e choque circulatório, conhecem bem drogas vasoativas, a monitorização, uso de ecocardiograma, ultrassonografia, são capazes de instalar dispositivos avançados e têm um conhecimento muito grande da tecnologia utilizada no centro cirúrgico, que é muito próxima à usada na UTI.”
Estes profissionais também estão habituados a trabalhar de maneira cooperativa com outras especialidades, e aos cuidados de pacientes graves fora do centro cirúrgico, como no transporte dos mesmos. “Com cada vez mais frequência o anestesista tem participado de times de resposta rápida, pela sua capacidade de reconhecer situações de perigo, de entubar, passar um cateter rapidamente, e inclusive de ventilar pacientes em posição pronada [de barriga para baixo], como são feitas algumas cirurgias – e temos visto que é uma posição que favorece o paciente com covid-19, além da mudança de posição evitar escaras de decúbito (feridas em quem passa muito tempo deitado na mesma posição).” Tudo isso, diz Malbouisson, faz com que o anestesiologista tenha um perfil muito próximo daquele que se espera do intensivista.
+ Mais

Poli e HC desenvolvem “almofadas” hospitalares para tratar pacientes graves de covid-19
Ajustados ao posicionamento do corpo, os chamados coxins ajudam na recuperação da doença, na prevenção de lesões ortopédicas e ulceração da pele
Desafios
Por outro lado, Vinícius Quintão – integrante da equipe e doutorando na FMUSP – cita alguns pontos que precisam ser fortalecidos no anestesiologista que vai atuar na UTI. “Como trabalhamos mais dentro do centro cirúrgico, temos mais dificuldade em manejo de um tratamento prolongado, o que inclui dieta e terapia com antibióticos (para infecções secundárias). Além disso, estamos acostumados a cuidar de um paciente por vez, e na terapia intensiva cuidamos de mais pacientes, todos complexos, que precisam de muita atenção. No centro cirúrgico que foi adaptado para UTI estamos cuidando de uma média de quatro pacientes por médico”, diz, ressaltando que, ainda assim, o índice está bem abaixo do limite máximo de pacientes por médico que a legislação do Brasil recomenda para UTI, de um para 10.
Ainda, explica Quintão, o anestesista não está tão habituado com o acompanhamento de doenças crônicas que podem preexistir no paciente (diabete, hipertensão, câncer, as chamadas comorbidades) nem a lidar com cuidados paliativos, no caso de pacientes terminais. Também têm menos contato, no seu dia a dia, com familiares dos pacientes, e menos prática nesta comunicação. “Até que no HC estamos acostumados com pacientes graves, por se tratar de um hospital quaternário, que só recebe casos complexos. O problema é que agora eles são graves e com covid-19, e tudo piora muito”, relata o médico.
Assim, para garantir o melhor atendimento possível, sanando eventuais dificuldades, vários protocolos foram adotados, como a inclusão, na equipe, de médicos diaristas com experiência em UTI. Além disso, os pacientes que estão na UTI adaptada recebem visitas diárias de uma equipe multidisciplinar, e é feita uma reunião semanal para discutir os fluxos e problemas que surgem, em busca de otimizar o trabalho.

Foto: Vinícius Quintão/FMUSP
Marcelo Torres é professor da FMUSP e coordenador da residência médica em Anestesiologia, e do Laboratório de Biofísica, que foi o responsável pela transformação dos aparelhos de anestesia em ventiladores pulmonares de UTI. Ele explica que a única diferença entre o aparelho de anestesia é que ele ventila um circuito, ou seja, o ar respirado pelo paciente recircula, perde gás carbônico e volta, para que se mantenha a umidificação e aquecimento do sistema, e que haja economia de anestésicos e de gás emitido, preservando o ambiente. Já nos ventiladores de UTI o sistema é aberto, com o ar sendo direcionado para o ambiente.
Produzindo ciência
O grupo envolvido nos trabalhos descritos aqui já publicou alguns artigos para dividir o conhecimento gerado. Entre eles:
Management of CO 2 Absorbent While Using the Anesthesia Machine as a Mechanical Ventilator on Patients With COVID-19, no Brazilian Journal of Anesthesiology;
Transforming operating rooms into intensive care units and the versatility of the physician anesthesiologist during the COVID-19 crisis, na revista Clinics.
Em parceria com a Sociedade de Anestesiologia do Estado de São Paulo, também foi realizado um webinar para apresentar a experiência desenvolvida.

Rafael Priante Kayano, João Manoel Silva Júnior, Augusto Hiroshi Nishikawa (residente da Anestesiologia), Maria José Carvalho Carmona, Luiz Marcelo Sá Malbouisson, Vinícius Caldeira Quintão e Raphael Romie – Foto: Vinícius Quintão/FMUSP
Depoimento: uma entre várias vidas salvas

Rosana de Oliveira Silva Gomes é técnica de enfermagem do ambulatório do Hospital Universitário (HU) da USP, e uma das pacientes que passou pela UTI da anestesiologia e recebeu alta. À reportagem do Jornal da USP, ela contou sua história.
Foto: Divulgação/FMUSP
“No dia 7 de abril fui trabalhar mas comecei a me sentir mal, com sintomas gripais – dor no corpo, febre de 38 graus, espirrando, dor de garganta – e havia tido um episódio de diarreia no dia anterior. Fui até um setor no hospital que é chamado de gripário, onde são atendidas somente pessoas com sintomas de gripe, e quando relatei o histórico o médico me disse que eu estava com sintomas sugestivos de covid-19, me afastou do trabalho, me orientou para que fizesse quarentena juntamente com quem morava comigo, e que procurasse atendimento caso sentisse dificuldades respiratórias. Não foi colhido o exame pois, na data, havia poucos kits disponíveis, e estavam priorizando quem trabalhava em unidades de risco, como UTIs. Mas o problema é que não fico só no ambulatório quando estou trabalhando no HU. Quando há necessidade, nós da enfermagem fazemos cobertura em outros andares e em outras unidades de internação.
Bom, a partir daí meus sintomas foram só piorando, febre que não abaixava, perda de olfato, paladar e uma tosse constante. Tenho asma, obesidade e sou hipertensa, o ideal seria me afastar desde o começo, mas muitas pessoas da saúde têm essas comorbidades, então acaba ficando impossível afastar todo mundo.
Uma semana depois meus sintomas pioraram ainda mais, eu estava com muita dificuldade de respirar. A tosse também tinha aumentado. Procurei o serviço do HU e verificaram que eu estava com uma saturação de 88% de oxigênio (abaixo de 90% é considerado alto risco). Fui para o oxigênio e fiz alguns exames como raio-x e tomografia de tórax, além de ter sido coletado o exame de covid-19. Fui transferida para o HC naquela mesma noite. Fiquei em observação um dia no pronto socorro, mas meu quadro respiratório foi piorando e fui transferida para outra ala e, depois, para uma UTI. Fiquei ali por 3 dias, com muita falta de ar, até não estar aguentando, e fui entubada. Seis dias depois, quando fui extubada e acordei, estava no Centro Cirúrgico [a UTI da anestesiologia] e, conforme fui melhorando, fui para a enfermaria de Moléstias Infecciosas, até ter alta, quase um mês depois.
Lendo o meu resumo de alta, o médico que me atendeu depois disse que se eu tivesse ido para qualquer outro hospital, as chances de óbito seriam grandes.
Atualmente estou bem, mas estou tomando anticoagulante para combater uma trombose. Já retornei às minhas atividades de trabalho, e ainda sinto um pouco de falta de ar, mas aí dou uma descansada e vai melhorando. O médico disse que tem sido assim mesmo, cada pessoa tendo um conjunto de sintomas e uma resposta diferente – e que essa doença também é novidade para eles. Tenho tido colaboração da minha equipe de trabalho, fazendo coisas mais leves e procurado me cuidar.
Agradeço muito o cuidado que tive da equipe médica, de enfermagem, fisioterapia, todos muito importantes para a minha recuperação. E também o apoio psicológico de todos!”
Você pode fazer o Jornal GGN ser cada vez melhor.
Apoie e faça parte desta caminhada para que ele se torne um veículo cada vez mais respeitado e forte.



 produtos
produtos



